Choléra : géographie d'une pandémie. Étude de cas : Haïti, 2010 - 2012
Le choléra : panorama mondial
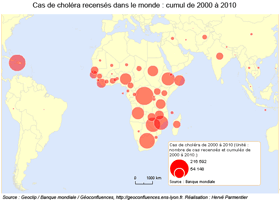
Selon les estimations de l'OMS, il y a chaque année 3 à 5 millions de cas de choléra dans le monde qui provoquent 100 000 à 120 000 décès (données 2012). L'imprécision de ces chiffres s'explique par la sous-notification des cas, par les insuffisances des systèmes de surveillance et par l'absence d'une terminologie normalisée pour l'identification d'un cas de choléra. C'est ainsi que, uniquement au Bangladesh, le nombre estimé de cas de choléra survenant chaque année est sans doute compris entre 100 000 et 600 000, alors qu'aucun cas n'est notifié à l'OMS.
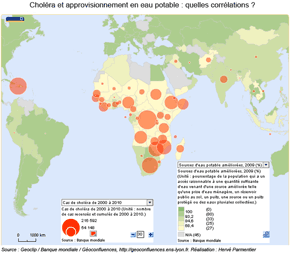
Le choléra est une infection diarrhéique aiguë strictement humaine provoquée par l'ingestion d'aliments ou d'eau contaminés par des bactéries de type bacille, le Vibrio cholerae. Les principaux réservoirs de V. cholerae sont l'être humain et les milieux aquatiques. Aussi, l'assainissement des eaux usées et le traitement des matières fécales, l'approvisionnement en eau sûre, sont essentiels pour réduire l'impact du choléra et des autres maladies à transmission hydrique.
Des déterminants du choléra : eau potable, assainissement
|
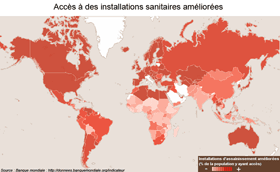
L'accès aux installations sanitaires améliorées (ci-dessus) correspond à la part de la population ayant un accès suffisant à des installations pouvant prévenir efficacement le contact des humains, des animaux et des insectes avec les excréments. Ces installations varient des fosses simples mais protégées, aux toilettes à chasse d'eau raccordées à un égout. Pour être efficaces elles doivent être bien construites et dûment entretenues. L'accès à une source d'eau améliorée (ci-contre) est la part de la population qui a un accès raisonnable (au moins 20 litres/pers./jour dans un rayon d'1km de l'habitation) à de l'eau provenant d'une source sûre telle qu'une prise d'eau ménagère, un réservoir public au sol, un puits, une source ou un puits protégé ou des eaux pluviales collectées. Les sources non améliorées comprennent les vendeurs, les camions-citernes et les sources et puits non protégés. |
Sources :
- Cartographie interactive (Geoclip) de ce dossier (ci-dessus à droite)
-
Indicateurs et cartes de la Banque mondiale (ci-dessus à gauche), http://donnees.banquemondiale.org/indicateur
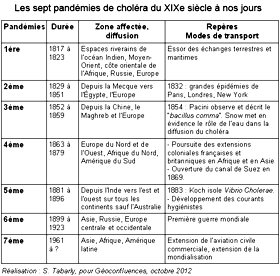
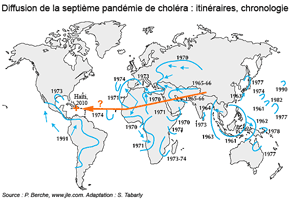
Partant de son réservoir original, dans le nord-est de l'Inde où il a sévi de manière endémique des siècles durant, le choléra s'est répandu dans le monde entier au cours du XIXe siècle. Les six pandémies qui se sont succédé jusqu'aux années 1920 ont tué des millions de personnes sur tous les continents (voir l'article consacré à l'épidémie du choléra-morbus en Normandie en 1832) et, jusqu'à la Première guerre mondiale, des épidémies de choléra sévissaient partout en Europe, faisant chaque année des milliers de victimes.
Le choléra est entré dans l'ère contemporaine de son histoire avec une 7ème pandémie qui a débuté en 1961. C'est une réémergence de la maladie due à un biotype particulier de Vibrio Cholerae, identifié en 1905 par Gotlilch au lazaret El Tor dans le Sinaï sur des pèlerins de la Mecque. Ceux-ci l'ont vraisemblablement importé dans l'archipel des Célèbes (Indonésie) vers 1938 où, trouvant des conditions favorables dans des eaux saumâtres et chaudes, il est resté endémique jusqu'aux années 1960. Cette souche de choléra, dénommée "V. Cholerae, sérogroupe O1, biotype el Tor", revêt des caractéristiques toxigènes et un comportement environnemental particulier. À partir de 1961 ce choléra se déplace vers l'ouest touchant d'autres pays d'Asie, effleurant l'Europe (Espagne) sans s'y développer au début des années 1970. En 1971, des pèlerins de retour de La Mecque vers Conakry (Guinée) sont probablement à l'origine de la propagation de la pandémie en Afrique où les conditions politiques, socio-environnementales et naturelles vont lui être favorables : en l'espace de 18 mois, 29 pays ont été touchés et dans certaines zones reculées le taux de létalité (voir le glossaire) a pu dépasser 30%. Depuis, d'un pays à l'autre, des flambées épidémiques se succèdent sur le continent. Enfin, en 1991, la pandémie atteint l'Amérique latine via le Pérou et elle se diffuse en Colombie et en Equateur notamment. Plus récemment, en 2010, Haïti qui venait d'être frappé par un séisme de très grande ampleur est confronté à une flambée épidémique du choléra (voir l'étude de cas infra).
Les caractéristiques biologiques du choléra et ses pandémies
La septième pandémie
|
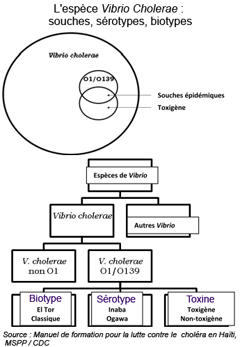
Notons que seules les souches toxigènes peuvent provoquer le choléra, donc uniquement parmi les O-1 et O-139. La souche de V. Cholerae impliquée dans la 7ème pandémie et dans la flambée de choléra à Haïti en 2010 est du sérogroupe O1, sérotype Ogawa, biotype El Tor. [2] |
L'espèce Vibrio cholerae a été initialement observée par Pacini en 1854 puis isolée en 1883 par Koch. Elle comporte plus de 70 sérogroupes définis par l'antigène O. Les souches toxigènes se retrouvent dans les sérogroupes O1 et O139, la plupart des souches O1 étant toxigènes. Les autres souches dites "non O1" ne sont pas toxigènes. Les souches des sérogroupes O1 et O139 sont caractérisées de manière plus détaillée par biotype, sérotype et selon qu'elles sont, ou non, toxigènes. Il existe deux biotypes : le biotype classique qui dominait jusqu'en 1961 et El Tor qui domine depuis. Il existe également deux sérotypes : Inaba et Ogawa. Toutes les huit combinaisons de biotype, sérotype et d'état toxigène existent. |
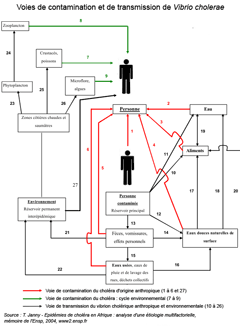
La maladie résulte de l'absorption d'eau ou d'aliments contaminés. Le réservoir des bacilles est environnemental en période inter-épidémique et essentiellement humain en période épidémique. Le milieu hydrique est un réservoir des germes pathogènes, en particulier les eaux saumâtres côtières chaudes, (ex : estuaires et deltas, zones humides). Le réservoir humain entre en jeu en cas d'épidémie, il comprend les malades, les cadavres de sujets morts de choléra, les porteurs sains asymptomatiques. La période d'incubation dure de deux heures à cinq jours et environ 75% des sujets infectés par V. cholerae ne manifestent aucun symptôme. Mais le bacille reste présent dans leurs selles pendant 7 à 14 jours après l'infection : il peut alors potentiellement infecter d'autres personnes avant d'être éliminé, ce qui renforce la dynamique explosive des épidémies. Ces caractères de V. cholerae favorisent le transport des vibrions sur de plus ou moins longues distances et la dissémination de la maladie ; ils expliquent que l'eau ou la nourriture peut être contaminés.
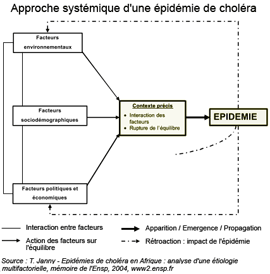
Voies de contamination et déterminants des épidémies de choléra
|
Une fois dans l'intestin, les vibrions sécrètent notamment la toxine cholérique, principale responsable de l'importante déshydratation qui caractérise l'infection : les pertes d'eau et d'électrolytes peuvent atteindre 15 litres par jour. L'homme joue à la fois le rôle de milieu de culture et de moyen de transport pour le vibrion cholérique. Les selles diarrhéiques libérées en grande quantité sont responsables de la propagation des bacilles dans l'environnement et de la transmission oro-fécale. Source des documents : T. Janny - Epidémies de choléra en Afrique : analyse d'une étiologie multifactorielle, mémoire de l'Ensp, 2004, www2.ensp.fr/.../resume_html/2004/igs/janny.htm |
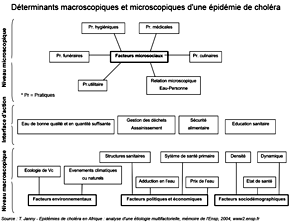
Les principaux facteurs favorisant les flambées épidémiques sont d'origine anthropique et/ou naturelle :
- le niveau socio-économique et les conditions de vie des populations : pauvreté, bas niveau d'hygiène, difficultés d'approvisionnement en eau ;
- les conditions et les risques naturels : réchauffement des eaux (phénomènes El Nino fortement corrélés avec des poussées épidémiques, évolutions climatiques), catastrophes naturelles provoquant des inondations et la désorganisation des sociétés (cyclones, séismes), etc.
- les environnements géopolitiques : conflits armés, guerres civiles entraînant camps de réfugiés et habitat précaire, défauts de gouvernance des institutions qui limitent l'accès aux ressources en eau potable et le contrôle de l'environnement.
De nos jours, l'Afrique est le continent le plus touché par le choléra : les cas signalés représentent chaque année entre 95 et 99% du total mondial. Le taux global de létalité a été de 2,24%, en 2009, mais a dépassé les 30% parmi les groupes vulnérables résidant dans des zones à haut risque de choléra. Ainsi par exemple, à la suite de la crise au Rwanda en 1994, 48 000 cas de choléra furent enregistrés, dont 23 800 mortels, au cours des flambées qui se sont produites dans les camps de réfugiés de Goma, au Congo. On peut aussi étudier la phase épidémique qui est apparue à Haïti depuis 2010 : elle rassemble un ensemble représentatif de ces facteurs de risque.
Une étude de cas : les flambées épidémiques de choléra à Haïti, 2010 - 2012
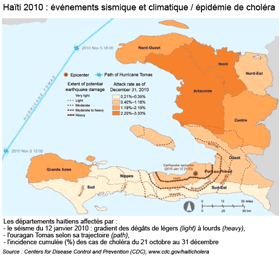
Le 12 janvier 2010, Haïti fut dévastée par un séisme dont l'épicentre était situé à 15 km au sud-ouest de la capitale, Port-au-Prince. De magnitude 7 sur l'échelle de Richter, il détruisit et désorganisa une part importante et névralgique du pays et causa la mort d'environ 220 000 personnes. L'aide internationale a alors afflué, la Mission des Nations unies pour la stabilisation en Haïti (Minustah) a été renforcée [3], et le Conseil de Sécurité a augmenté ses effectifs pour soutenir le redressement, la reconstruction et la stabilisation du pays.
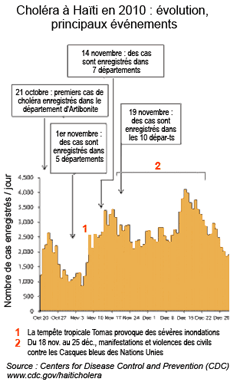
Quelques mois après cette catastrophe, un premier cas de choléra a été enregistré le 14 octobre 2010 dans le département d'Artibonite situé au nord de Port-au-Prince, alors que la maladie avait disparu d'Haïti depuis un siècle environ. Les cas se sont ensuite multipliés rapidement, le long de la rivière Artibonite et sur le plateau central. Plusieurs départements ont été rapidement affectés jusqu'à ce que le pays entier soit touché. Les 5 et 6 novembre 2010, le passage du cyclone Tomas a compliqué la situation et, le 19 novembre, la veille épidémiologique constatait que dix départements haïtiens, la capitale Port-au-Prince, ainsi que la République dominicaine voisine étaient affectés par le choléra. Dans ce contexte, le Conseil de sécurité a porté les effectifs de Casques bleus à plus de 7 340 hommes.
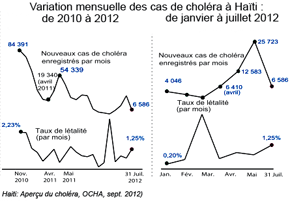
Le choléra à Haïti de 2010 à 2012 : évolution, contextes
|
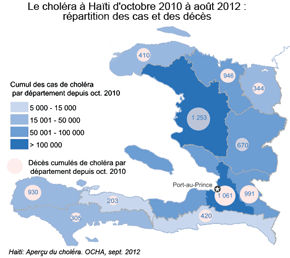
L'épidémie de choléra qui sévit à Haïti depuis 2010 connait des phases de repli et des poussées qui sont liées en général aux conditions climatiques : saison des pluies, passages de tempêtes tropicales. Le bilan cumulé des poussées épidémiques du choléra à Haïti d'octobre 2010 à septembre 2012 s'établit à : 594 198 cas et 7 585 décès. |
Sources : à gauche, Emerging Infectious Diseases, www.cdc.gov/eid, vol. 17, n° 11, nov. 2011 ; à droite, Haiti : aperçu du choléra (Cholera Snapshot), 4 septembre 2012,
http://reliefweb.int/.../haiti-cholera-snapshot-published-04-september-2012-enfr
Une recherche conjointe du Ministère de la santé publique et de la population (MSPP) haïtien et du Center for Disease Control and Prevention (CDC) américain, conduite auprès des populations riveraines de l'Artibonite, a permis de constater que beaucoup consommaient l'eau, non traitée, de la rivière et travaillaient dans les rizières du voisinage. Peu disposaient de latrines. D'une manière générale, à la veille du séisme de 2010, seuls 69% de la population haïtienne avait accès à une eau potable. Quant à l'accès aux installations sanitaires, il était passé de 26% de la population en 1990 à 17% in 2010. Par comparaison, 86% de la population dominicaine, sur la partie orientale de l'île Hispanola avait alors accès à l'eau potable, 83% à des installations sanitaires sûres.
Rapidement un dispositif de veille épidémiologique et de prévention fut mis en place : rapports quotidiens de situation pour surveiller la propagation de l'épidémie et pour organiser la prévention (prophylaxie, etc), centres de prise en charge des malades et de traitements. Par ailleurs, les recherches sur les caractères biologiques et génétiques de la flambée épidémique d'Haïti ont été engagées [4]. Ces investigations ont montré que la souche de V. cholerae responsable différait des souches impliquées dans les épisodes de choléra du reste de l'Amérique latine (voir supra la carte de diffusion de la 7ème pandémie) et qu'elle était apparentée au "sérogroup O1, sérotype Ogawa, biotype El Tor" (voir supra), une variante existant en Asie du Sud. Cette souche n'ayant jamais été signalée à proximité d'Haïti , dans la région des Caraïbes ou en Amérique latine, l'épidémie haïtienne est donc consécutive à l'introduction d'une souche de source géographique éloignée.
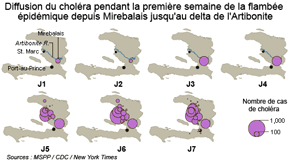
De l'enquête spatiale à l'enquête génétique : Snow* au XXIe siècle
|
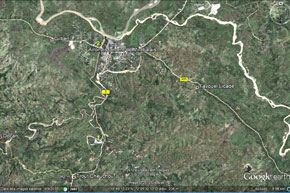
D'après New York Times, www.nytimes.com/.../2012/03/31/.../how-the-haiti-cholera-epidemic-spread.html?ref=americas Image Google Earth, repérages : 1) Les soldats népalais de la Minustah s'installent sur le camp de Meille le 8 octobre 2010. 2) Localisations des premiers cas et des premières victimes de la flambée épidémique. |
Source : CNRS, annonce de parutions - Une rivière contaminée comme source du choléra en Haïti, www.cnrs.fr/insb/recherche/parutions/articles2011/r-piarroux.htm
|
* voir dans l'article consacré à l'épidémie du choléra-morbus en Normandie en 1832 l'encadré consacré aux progrès de l'épidémiologie spatiale avec les travaux de John Snow
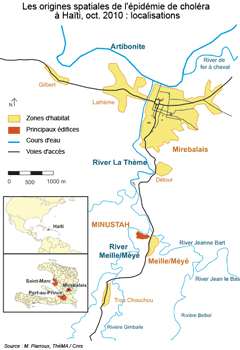
Restait à comprendre comment cette souche de V. cholerae a pu arriver en Haïti. Les premiers cas de choléra ont été observés sur des malades originaires de Meille, village situé à 150 mètres en aval du camp de la Minustah ou vivant en relation avec les rivages de l'Artibonite, le plus long cours d'eau du pays, à Mirebalais (documents ci-dessus). Dans un premier temps, la maladie a été concentrée dans la région du bas Artibonite, notamment dans les communes de Grande Saline, St Marc, Desdunes, Petite-Rivière-de-l'Artibonite, Dessalines et Verrettes, et l'épidémie est devenue "explosive" dans un délai de trois jours partout dans la région du delta de l'Artibonite. Le 22 octobre 2010 à midi, 4 470 cas de choléra et 195 décès ont été rapportés dans 21 communes. L'épidémie était alors concentrée dans un rayon de 50 kilomètres autour du delta du fleuve Artibonite.
Différentes enquêtes épidémiologiques et de terrain ont pu faire progresser l'établissement des faits. Le Groupe d'experts indépendants a été mandaté par le Secrétaire General de l'ONU, Ban Ki Moon pour enquêter sur l'origine de l'épidémie de choléra en Haïti. Il a publié en mai 2011 un rapport concluant clairement qu'elle résulte de la contamination humaine de la rivière Meille, affluent de rive gauche de l'Artibonite avec une souche pathogène présente en Asie du Sud de type V. cholerae. L'étude du Dr Renaud Piarroux, épidémiologiste français spécialiste du choléra, résumait aussi dans son rapport de juillet 2011 : "Notre étude épidémiologique fournit plusieurs arguments supplémentaires confirmant une importation du choléra en Haïti. Il y avait une corrélation dans le temps et les lieux entre l'arrivée de soldats népalais [le Népal étant, après le Brésil et l'Uruguay, le plus grand contributeur à la Minustah], provenant d'une zone qui connaissait une épidémie de choléra [5] et la manifestation des premiers cas à Meille quelques jours après. Étant donné l'éloignement de Meille, dans le centre d'Haïti et l'absence d'autres nouveaux arrivants, il est peu probable qu'une souche de choléra soit introduite d'une autre façon. Des empreintes génétiques des isolats de V. cholerae en Haïti et le génotypage corroborent nos résultats [en suggérant l'] introduction d'une source éloignée en un seul événement.". Différentes investigations ont par ailleurs permis de constater que la Meille drainait les égouts du camp de la Minustah.
Les scientifiques et experts suggèrent aussi que la flambée épidémique est due, non seulement au nombre particulièrement élevé de contaminations simultanées (en quelques jours à peine, près de 10 000 personnes ont consulté pour diarrhées sévères, nécessitant le plus souvent une hospitalisation d'urgence), mais aussi à la fuite de nombreux occupants du delta effrayés par la quantité de décès relevés dans la région (plusieurs centaines), propageant ainsi le choléra dans toutes les communes avoisinantes. En juillet 2011, une personne par minute était infectée.
La révélation de la très probable responsabilité des installations de la Minustah et de leurs déficiences en matière sanitaire a provoqué émotion et colère dans une population déjà très éprouvée. Des manifestations, et même des émeutes, ont eu lieu réclamant le départ des casques bleus népalais et décrédibilisant l'action onusienne. À présent l'affrontement s'est plutôt déplacé sur le terrain juridique et l'ONU, mise en cause dans son ensemble, s'est efforcée d'édicter des règles de meilleure gestion de ses installations et de ses troupes déployés en Haïti et dans le monde.
Combattre le choléra, à Haïti et dans le monde
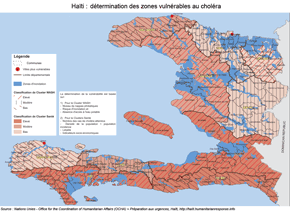
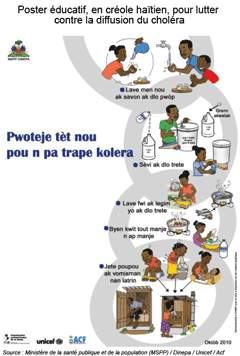
Haïti a bénéficié de programmes d'accompagnement et d'assistance internationaux (institutions, ONG) dans la lutte contre l'épidémie de choléra, devenue endémique dans le pays. Des cartes de vulnérabilité ont été établies afin de distribuer les moyens médicaux d'urgence ou de routine en conséquence (document ci-dessous à gauche). Des campagnes de nature éducative ont été diffusées auprès des populations (ci-dessous à droite).
Identifier les territoires vulnérables, adapter les moyens de prévention - mitigation.
|
Sources : - ci-dessus, Office for the Coordination of Humanitarian Affairs (OCHA) > Préparation aux urgences, Haïti, http://haiti.humanitarianresponse.info - ci-contre, Manuel de formation pour la lutte contre le choléra en Haïti, MSPP / CDC, www.cdc.gov/haiticholera/pdf/ |
 |
Au début du mois de novembre 2010, le taux de létalité (case fatality rate / CFR) des malades du choléra dans les hôpitaux d'Haïti était de 3,8%, ce qui reflétait le manque d'expérience et de moyens du système de santé haïtien face à cette situation de flambée épidémique. Les patients arrivaient trop tard aux trop rares établissements de santé spécialisés. Depuis la situation a bien évolué à cet égard : si quelques décès dus au choléra ont été constatés après le passage de la tempête tropicale Isaac les 25-26 Août 2012, il n'y a pas eu l'aggravation majeure de l'épidémie qui pouvait être redoutée.
Au demeurant, l'épidémie de choléra est loin d'être jugulée à Haïti [6]. Fin 2012, alors que les capacités d'action du ministère de la Santé publique et de la Population (MSPP) restent limitées, la diminution des financements internationaux limite la prise en charge médicale de la maladie et freine les travaux d'amélioration de l'accès à l'eau et d'assainissement. Or seules des réalisations durables dans ces domaines permettront de vaincre l'épidémie.
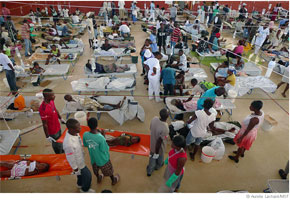
Au-delà du seul cas d'Haïti, de nos jours, le choléra est une maladie facile à traiter sur le plan médical et les sur-mortalités résultent le plus souvent de problèmes liés à la gouvernance sanitaire des territoires. On peut guérir jusqu'à 80% des sujets atteints en leur administrant rapidement les Sels de réhydratation orale (SRO). En cas de déshydratation très sévère, la perfusion de liquide par voie intraveineuse s'impose, ces patients nécessitant également des antibiotiques adaptés. En cas de flambée épidémique, pour garantir un accès rapide des patients au traitement, il faut mettre en place des Centres de traitement du choléra (CTC) dans les territoires affectés (documents ci-dessous). Avec une bonne prise en charge médicale, le taux de létalité doit alors se maintenir en dessous de 1%.
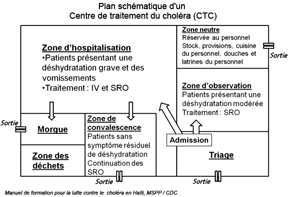
Organisation du traitement du choléra en cas de flambée épidémique
|
Lors d'une flambée sévère de choléra il peut être nécessaire d'installer des Centres de traitement du choléra (CTC) adaptés, au sein d'un centre de soins existant ou dans un espace séparé (camp provisoire, école, salle de réunion, etc.). L'objectif d'un CTC est de fournir un traitement rapide et efficace pour de nombreux patients. Un CTC est habituellement nécessaire lorsque : un grand nombre de patients présentant une maladie diarrhéique aiguë accompagnée de décès est signalé dans une région où l'accès aux centres de santé les plus proches est difficile ; une épidémie de maladie diarrhéique aiguë couvre une large zone et se propage ; des catastrophes naturelles et une flambée de diarrhée se produisent simultanément dans de nombreuses régions, comme dans le cas d'épidémies après un ouragan. Le site choisi pour implanter un CTC doit être facilement accessible et proche des populations vulnérables. Plus le CTC est proche des patients, plus le taux de mortalité tend à être bas. Le CTC ne devrait pas se situer à proximité d'un point d'eau ou d'une structure à fonction publique (dispensaire, marché, etc). Sources : - Manuel de formation pour la lutte contre le choléra en Haïti, MSPP / CDC, www.cdc.gov/.../haiticholera_trainingmanual_fr.pdf - OMS, Choléra - Aide mémoire, juillet 2012, www.who.int/mediacentre/factsheets/fs107/fr - Source : MSF - Aurelie Lachant / Florian Teutsch |
Médecins sans frontière : Centre de traitement du choléra en HaïtiSource : MSF - Aurelie Lachant / Florian Teutsch |
Parallèlement à un accès rapide des malades au traitement, la propagation de la maladie doit être contenue en fournissant une eau sûre et de bonnes conditions d'assainissement et d'hygiène corporelle et alimentaire. L'approvisionnement en eau et l'assainissement représentent un défi considérable, mais ils restent le facteur essentiel pour réduire l'impact du choléra.
Plusieurs vaccins anticholériques oraux ont été développés et se sont avérés sûrs, immunogènes et efficaces. Cependant l'expérience tirée par l'OMS des campagnes de vaccination de masse avec les vaccins anticholériques oraux a fait ressortir la difficulté de mener en parallèle la vaccination et d'autres mesures de
prévention. La vaccination doit être administrée en association avec d'autres méthodes recommandées de prévention et de lutte et ne doit pas être utilisée en remplacement des mesures de prévention habituellement préconisées. Les campagnes de vaccination de masse doivent être soigneusement planifiées et préparées.
Notes et ressources
[1] Sylviane Tabarly, professeure agrégée de Géographie, responsable éditoriale de Géoconfluences, ENS Lyon / Dgesco
[2] Deux foyers de choléra endémique non apparentés à la 7e pandémie ont été découverts : un, en 1973, diagnostiqué à l'origine chez un pêcheur de crevettes de Port LaVaca, au Texas. En 1991, 65 cas de choléra acquis aux États-Unis avaient été identifiés en relation avec ce foyer. En 1977, le choléra fut identifié chez une personne qui buvait de l'eau d'une rivière du nord-est de l'Australie. Depuis, quelques cas ont été déclarés et V. cholerae O1 a été isolé dans plus d'une douzaine de fleuves légèrement saumâtres de cette région. Les souches de ces deux foyers sont le V. cholerae O1 toxigène du biotype El Tor, comme celui de la 7ème pandémie. Mais elles peuvent être distinguées l'une de l'autre et des souches majeures des épidémies par des méthodes de typage moléculaire.
[3] La Mission des Nations unies pour la stabilisation en Haïti (Minustah) a été établie le 1er juin 2004 par la résolution 1542 du Conseil de sécurité. Cette Mission de l'ONU a succédé à une force multinationale intérimaire autorisée par le Conseil de sécurité en février 2004 après le départ en exil du Président Bertrand Aristide, au lendemain d'un conflit armé qui s'est étendu à plusieurs villes du pays.
Le séisme dévastateur du 12 janvier 2010, qui a abouti à un bilan dramatique de plus de 220 000 morts selon les chiffres du gouvernement haïtien. Dans le contexte dramatique de l'année 2010 (séisme, cyclone, épidémie de choléra), le Conseil de Sécurité a porté à 7 340 soldats les troupes envoyées sur place ainsi qu'une force policière de plus de 3 200 hommes. Après le Brésil et l'Uruguay, le Népal était alors le plus grand contributeur de soldats, www.un.org/fr/peacekeeping/missions/minustah
[4] Une sélection parmi les principaux lieux de recherche et d'expertise engagés dans l'étude de la flambée de choléra d'Haïti depuis fin 2010 :
- le Centre de Contrôle et de Prévention des Maladies (Center for Disease Control and Prevention / CDC),
- le Dr. Renaud Piarroux, épidémiologiste français spécialiste du choléra et son équipe "Relation hôte-parasites, pharmacologie et thérapeutique" ont effectué une mission de terrain à Haïti dès novembre 2010 dont les résultats ont été publiés en juillet 2011, sous le titre "Understanding the Cholera Epidemic",
http://dx.doi.org/10.3201/eid1707.110059
- l'Unité de recherche sur les maladies infectieuses et tropicales émergentes (URMITE / UMR 6236 CNRS),
http://www.cnrs.fr/insb/recherche/parutions/articles2011/r-piarroux.htm
- le Groupe d'experts indépendants composé de quatre experts internationaux chargés d'enquêter sur l'origine de l'épidémie du choléra en Haïti par le Secrétaire General de l'ONU, Ban Ki Moon, le 7 janvier 2011 ; il a publié son Rapport Final sur les Origines du Choléra le 4 mai 2011,
www.un.org/News/dh/infocus/haiti/UN-cholera-report-final.pdf
- la Harvard Medical School et les scientifiques de Biosciences, biotech californienne, qui a séquencé le génome et fourni la première analyse de la souche responsable du choléra à Haïti, publiée dans le New England Journal of Medicine,
- l'Institut Wellcome Trust Sanger de Cambridge,
- l'International Vaccine Institute de Séoul,
[5] Avant d'être envoyés en Haïti, les soldats népalais de la Minustah avaient pu être exposés à l'épidémie de choléra qui sévissait dans leur pays, où la maladie est endémique, depuis septembre 2010. Par ailleurs, le contingent de soldats arrivés au camp de Mirebalais au cours de la première quinzaine d'octobre avait passé trois mois d'entrainement dans la vallée de Katmandou en Inde, également touchée par le choléra.
[6] Plus récemment, en mars 2012, des cas de choléra, apparus dans les départements d'Anse rouge et d'Artibonite, n'appartiennnent pas au sérotype Ogawa mais à celui d'Inaba. Ce serait le résultat d'une mutation, phénomène souvent observé lors des phases épidémiques lorsqu'une partie de la population est immunisée contre le sérotype initial. Les sérotypes Ogawa et Inaba ne semblent pas différer quant à la sévérité ou la durée de la maladie. Mais cette mutation témoigne de la diversité croissante de V. cholerae à Haïti.
Sources et ressources : une sélection
Ressources générales
- Portail de la science. Connaître le choléra : épidémiologie, symptômes, prévention et traitements, www.science.gouv.fr/.../3819/connaitre-le-cholera/...
- Dossier thématique de l'Institut de veille sanitaire (Invs), www.invs.sante.fr/.../Risques-infectieux-d-origine-alimentaire/Cholera
- Ressources de l'OMS / WHO
> Le choléra, www.who.int/topics/cholera/fr
> Haïti, www.who.int/csr/don/2010_11_17/fr/index.html
> Cholera country profiles, www.who.int/cholera/countries/en/index.html
> Map Gallery, http://gamapserver.who.int/mapLibrary/app/searchResults.aspx
> Rapport du Secrétariat de l'OMS sur le choléra, décembre 2010,http://apps.who.int/gb/ebwha/pdf_files/EB128/B128_13-fr.pdf
> L'accès à l'eau potable dans le monde. Panorama, carte interactive, www.wssinfo.org/data-estimates/maps/
> Evolution de la sécurité sanitaire dans le monde, OMS, www.who.int/whr/2007/chapter1/fr/index.html et www.who.int/entity/whr/2007/07_chap1_fr.pdf
- Ensp - Epidémies de choléra en Afrique : analyse d'une étiologie multifactorielle, T. Janny, 2004, www2.ensp.fr/archives/memoire/resume_html/2004/igs/janny.htm
> disponible aussi : www.unicef.org/wcaro/english/07-etiologie_cholera_afrique.pdf
- John Libbey Eurotext Limited - La réémergence du choléra, P. Berche, mars 1998
> article, www.jle.com/fr/revues/medecine/met/e-docs/00/02/BF/33/article.phtml
> figures, www.jle.com/fr/.../00/02/BF/33/article.phtml?fichier=images.htm
- Cartes et données
> Banque mondiale (santé, eau) : http://donnees.banquemondiale.org/indicateur
> Health map,www.healthmap.org/fr
> Atlas mondial de l'eau > Choléra, www.vitalgraphics.at.rezo.net/rubrique32.html
Ressources spécialisées Haïti
- Ministère de la Santé publique et de la Population (MSPP) d'Haïti, www.mspp.gouv.ht/site/index.php
> rapports sur l'évolution du choléra, www.mspp.gouv.ht/.../120&Itemid=1
> cartes d'incidence et rapports par commune,
www.mspp.gouv.ht/site/index.php?option=com_content&view=article&id=119&Itemid=1
- Centers for Disease Control and Prevention (CDC, États-Unis)
> Haiti Cholera Outbreak, www.cdc.gov/haiticholera
> Cholera, www.cdc.gov/cholera/index.html
> Cholera in Haiti > Ressources et publications, www.cdc.gov/cholera/publications.html
> Etiologie et épidémiologie du choléra, www.cdc.gov/cholera/laboratory.html
> Notes from the Field: Identification of Vibrio cholerae Serogroup O1, Serotype Inaba, Biotype El Tor Strain — Haiti, March 2012, www.cdc.gov/mmwr/preview/mmwrhtml/mm6117a4.htm
> Manuel de formation pour la lutte contre le choléra en Haïti, MSPP / CDC www.cdc.gov/haiticholera/pdf/haiticholera_trainingmanual_fr.pdf
> Emerging Infectious Diseases, www.cdc.gov/eid
> Understanding the cholera epidemic, Piarroux R, Barrais R, Faucher B, Haus R, Piarroux M, Gaudart J, et al., Emerg Infect Dis., Juillet 2011, http://dx.doi.org/10.3201/eid1707.110059 ou wwwnc.cdc.gov/eid/article/17/7/11-0059_article.htm
- Pan American Health Organization (PAHO)
> Haïti, http://new.paho.org/hai
> Interactive maps of cholera, http://new.paho.org/hq/images/Atlas_IHR/CholeraHispaniola/atlas.html
> The Cholera Epidemic Maintains its Hold in Haiti http://new.paho.org/disasters/index.php?option=com_content&task=view&id=1423&Itemid=1
> Le choléra de l'île d'Hispaniola, http://new.paho.org/colera/?lang=fr
> Atlas interactif, http://new.paho.org/hq/images/Atlas_IHR/CholeraHispaniola/atlas.html
- Nations Unies, action d'urgence et action humanitaire, Minustah
> La Mission des Nations unies pour la stabilisation en Haïti (Minustah), www.un.org/fr/peacekeeping/missions/minustah
> Haïti : l'épidémie de choléra causée par une confluence de circonstances – experts, www.un.org/apps/newsFr/storyF.asp?NewsID=25175&Cr=Ha%EFti&Cr1#.UH1z3MpoWSo
> Le "rapport final du groupe d'experts Indépendants sur les Origines du Choléra En Haïti", www.un.org/News/dh/infocus/haiti/UN-cholera-report-final.pdf
> Office for the Coordination of Humanitarian Affairs (OCHA) > Préparation aux urgences, Haïti, http://haiti.humanitarianresponse.info
> OCHA ROMENACA, http://haiti.humanitarianresponse.info/Default.aspx?tabid=164&language=fr-FR
> cartes des risques (Risk maps), http://haiti.humanitarianresponse.info/Default.aspx?tabid=235&language=en-US
> Haiti: Cholera Snapshot (Published on 04 September 2012) http://reliefweb.int/map/haiti/haiti-cholera-snapshot-published-04-september-2012-enfr
> Country profile, http://reliefweb.int/country/hti
> Rapport d'Évaluation de l'Impact du Choléra sur la Sécurité Alimentaire dans les Zones Bas Plateau Central et Bas Artibonite, http://reliefweb.int/report/haiti/rapport-d%...A9-alimentaire-dans-les-zones
- CNRS, annonce de parutions - Une rivière contaminée comme source du choléra en Haïti, www.cnrs.fr/insb/recherche/parutions/articles2011/r-piarroux.htm
- Axis of Logic,, 18 sept. 2011 - La Vérité sur l'Épidémie du Choléra en Haïti: Interview du Dr. Renaud Piarroux par Dady Chery (anglais – français) http://axisoflogic.com/artman/publish/Article_63757.shtml
- IRD, Choléra en Haïti, www.france-sud.ird.fr/.../l-epidemie-de-cholera-en-haiti
- UCLA School of Public Health's Department of Epidemiology, pages du Dr. Ralph R. Frerichs
> Cholera in Haiti and the modern « John Snow », www.ph.ucla.edu/epi/snow/cholera_haiti.html
> Epilogue of the Origin of Cholera in Haiti, www.ph.ucla.edu/epi/snow/origin_cholera_haiti_epilogue.html
> Haiti's cholera outbreak, www.ph.ucla.edu/epi/snow/cholera_haiti_newdev25.html
- Cholera in Haiti's Artibonite Valley, Revista Panamericana de Salud Pública, Marie Chery, Michel Dodard, Arthur Fournier, avril 2012, http://dx.doi.org/10.1590/S1020-49892012000400013 ou www.scielosp.org/scielo.php?pid=S1020-49892012000400013&script=sci_arttext
- The Haiti Epidemic Advisory System (HEAS), http://biosurveillance.typepad.com/haiti_operational_biosurv
- HaitiData, nombreuses ressources cartographiques, http://haitidata.org
- San Diego State University Visualization Center (Viz Center), http://vizcenter.net/?s=haiti
Sources médias et divers
- Le Monde
> Le choléra en Haïti, maintenant : une résurgence évitable, 25 juillet 2012, www.lemonde.fr/idees/article/2012/07/25/.../une-resurgence-evitable_1737606_3232.html
> Choléra à Haïti : l'origine népalaise de l'épidémie contestée, 20 juin 2012, www.lemonde.fr/.../2012/06/20/.../epidemie-contestee_1721726_3244.html
- New York Times
> In Haiti, Global Failures on a Cholera Epidemic, www.nytimes.com/2012/04/01/world/americas/...
> How the Cholera Epidemic Spread, www.nytimes.com/interactive/2012/03/31/world/...
- France Culture - Le choléra en Haïti, 22.nov.2010,www.franceculture.fr/2010-11-22-le-cholera-en-haiti.html
- Terre des Hommes – Isaac laisse le cholera derrrière lui, http://tdh.ch/fr/news/haiti-isaac-laisse-le-cholera-derriere-lui
- Grotius International
> Géopolitiques de l'humanitaire, « Ce que le choléra doit à l'eau », décembre 2011, www.grotius.fr/.../eau-contaminee
> Les enjeux géopolitiques de la crise sanitaire en Haïti : le dessous des cartes… www.grotius.fr/les-enjeux-geopolitiques-de-la-crise-sanitaire-en-haiti-le-dessous-des-cartes
- Santé Log – Choléra en Haïti - La souche responsable décodée, http://www.santelog.com/.../a-souche-responsable-deacutecodeacutee_4587_lirelasuite.htm
Conception, édition : Sylviane Tabarly, ENS Lyon / Dgesco
pour Géoconfluences, le 24 octobre 2012
Retour haut de page
Mise à jour : 24-10-2012
Copyright ©2002 Géoconfluences - DGESCO - ENS de Lyon - Tous droits réservés, pour un usage éducatif ou privé mais non commercial
Pour citer cet article :
Sylviane Tabarly, « Choléra : géographie d'une pandémie. Étude de cas : Haïti, 2010 - 2012 », Géoconfluences, octobre 2012.
https://geoconfluences.ens-lyon.fr/doc/transv/sante/SanteDoc3.htm


 Mode zen
Mode zen