Les inégalités de santé dans les pays émergents, le cas de l’Inde
Bibliographie | mots-clés | citer cet article |  English |
English |  français
français
Introduction : à l’échelle mondiale, un recul des inégalités de santé à nuancer
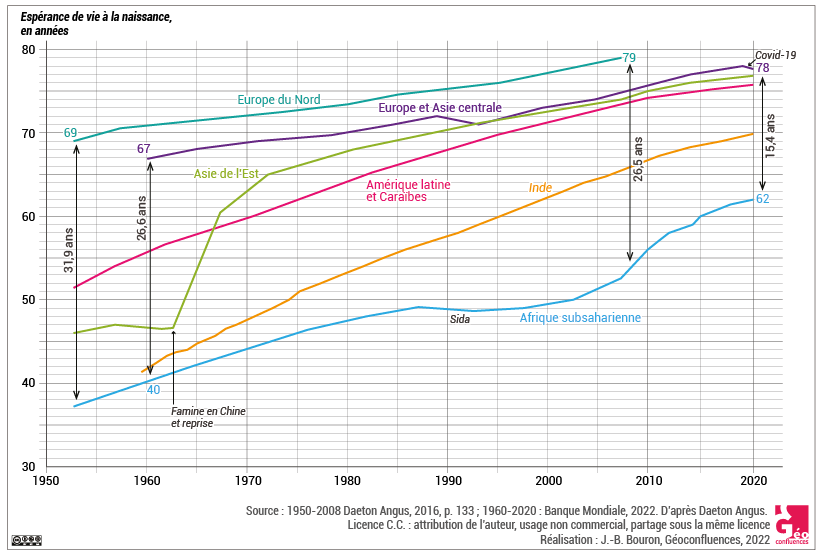
À l’échelle mondiale, les progrès en termes de recul de la mortalité et d’allongement de la vie ont été considérables depuis les années 1950. En lien avec l’amélioration des conditions de vie et les progrès médicaux, l’espérance de vie moyenne est ainsi passée de 47 ans dans les années 1950 à 73 ans en 2019 (71 ans pour les hommes, 75 ans pour les femmes) (Pison, 2019). Dans le même temps, si les inégalités entre les pays émergents, en développement et développés restent certes très importantes, la tendance est à leur nette réduction. Angus Deaton montre ainsi que l’écart d’espérance de vie entre l’Afrique subsaharienne et l’Europe du Nord est passé de 31,9 années en 1950 à 26,5 années en 2010 (Deaton, 2016, voir document 1). Depuis, cette réduction des inégalités d’espérance de vie à l’échelle mondiale s’est poursuivie et l’écart qui sépare la région dans laquelle l’espérance de vie est la plus faible (l’Afrique occidentale – 58 ans) de celle où elle est la plus élevée (l’Europe méridionale – 82,5 ans), était de 24,5 ans en 2019 (Pison, 2019).
|
Document 1. L’espérance de vie dans diverses parties du monde depuis 1950. Source : d'après Deaton Angus, La grande évasion. Santé, richesse et origine des inégalités, Presses Universitaires de France, 2016, p. 133. |
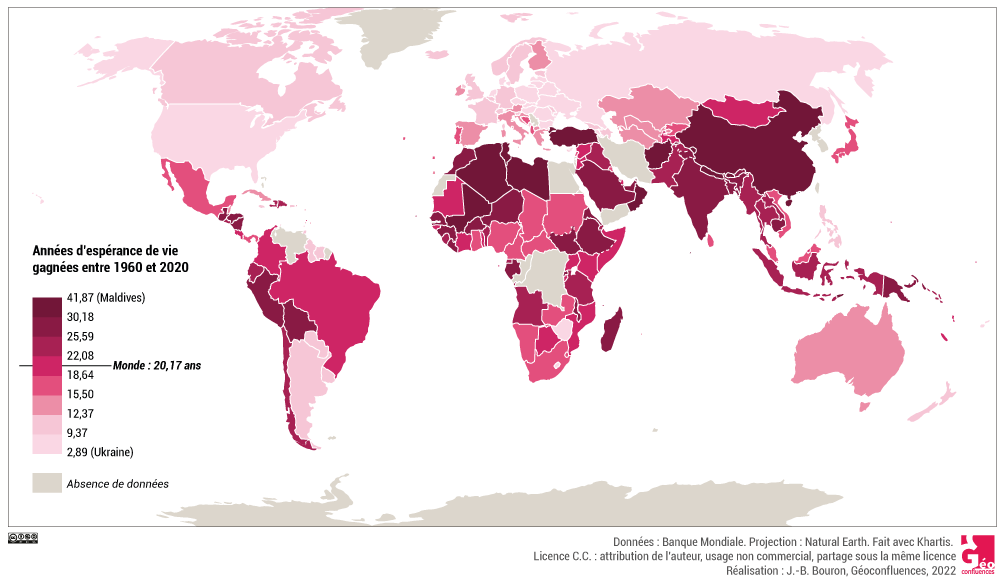
Dans ce tableau général, ce sont les pays émergents qui ont enregistré les progrès les plus saisissants. Cette dynamique est à mettre en relation avec la croissance économique qui s’y opère depuis les années 1980-1990 et qui a conduit à une meilleure satisfaction des besoins essentiels tels que l’accès à l’alimentation, l’amélioration du cadre de vie, le développement de l’éducation ou bien encore la mise en place de politiques sociales. Au Brésil, par exemple, l’espérance de vie est ainsi passée de 66 ans en 1991 à près de 77 ans en 2019 (Instituto Brasileiro de Geografia e Estatística). Durant la même période, l’espérance de vie en Chine a progressé de 69 ans à 77 ans (Banque mondiale).
|
Document 2. Années d’espérance de vie gagnées par pays entre 1960 et 2020. Données Banque mondiale, sous licence CC (usage non commercial). |
Les progrès sont donc réels mais sont cependant à appréhender avec précaution et nuance, et ceci pour deux raisons principales. Tout d’abord, depuis les années 1990, à un niveau global, on constate non seulement la persistance des inégalités de santé, mais aussi le ralentissement de leur recul. Par ailleurs, ce que l’on observe à une échelle globale ne doit pas masquer les réalités locales qui, elles, donnent à voir, au contraire, des inégalités qui se maintiennent voire même se creusent. L’objectif de cet article est donc de montrer que la croissance économique à elle seule n’est pas une condition suffisante à l’amélioration optimale de la santé. Il s’agit aussi de réinterroger le processus de construction des inégalités de santé, classiquement abordées sous l’angle socio-économique, en s’intéressant au rôle contributif des dégradations environnementales et des enjeux de santé émergents. Pour ce faire, le propos s’appuiera sur le cas des pays émergents dont la pluralité des trajectoires économiques et sociales permet de bien illustrer la complexité du processus de construction des inégalités de santé. Parmi eux, l’Inde offre une grille de lecture originale qui tient à sa structuration sociale parmi les plus inégalitaires au monde, et aussi aux problèmes majeurs de développement auxquels le pays reste confronté malgré la forte production de richesses.
1. L’émergence économique, une condition nécessaire mais insuffisante pour l’amélioration de la santé
Les dynamiques qui animent les inégalités de santé s’inscrivent dans un mouvement plus général caractérisé, depuis plusieurs décennies, par un « renouvellement des inégalités dans le monde » (Deldrève, 2015), du fait de l’émergence économique d’un certain nombre de pays, et de la résurgence d’inégalités anciennes, incarnée notamment par l’enrichissement sans précédent des catégories de population les plus favorisées alors que, dans le même temps, le niveau de vie des moins favorisées augmente peu voire même se dégrade (Piketty, 2004).
1.1. La santé, un indicateur sensible aux dynamiques socio-économiques
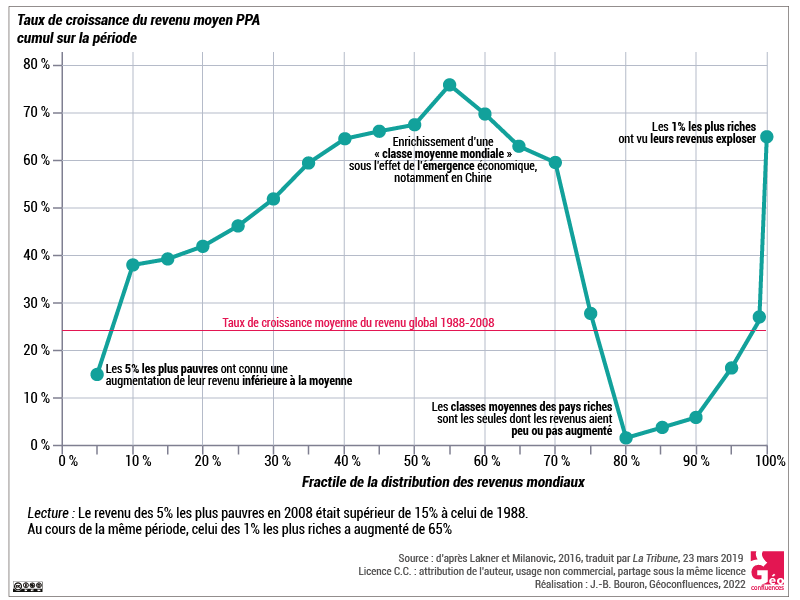
À l’échelle mondiale, les travaux des économistes Lakner et Milanovic sur le profil des inégalités de revenu entre 1988 et 2008 (document 3) permettent de bien mettre en évidence les pôles de croissance économique, parmi lesquels figurent les pays émergents, et aussi l’inégale distribution de la richesse produite. Le profil général des inégalités de revenu qui ressort de cette analyse économique, dit « courbe de l’éléphant », permet d’abord de mettre en lumière des catégories de population qui ont peu bénéficié des richesses produites. C’est le cas des 5 % les plus pauvres, qui ont vu leur revenu augmenter mais à un rythme inférieur à celui du revenu global moyen, et de la classe moyenne des pays développés dont le niveau de revenu a stagné ou que faiblement progressé. À l’inverse, la classe moyenne des pays émergents et les 1 % les plus riches de la planète sont ceux qui ont retiré davantage de bénéfices de cette redistribution du revenu mondial (Lakner & Milanovic, 2016 ; Milanovic, 2019).
|
Document 3. Gains relatifs en revenus réels par tête par fractiles de revenus mondiaux (1988-2008). Cette figure, connue sous le nom de « courbe de l’éléphant », la forme de la courbe évoquant celle d’un éléphant relevant sa trompe, met en évidence les « perdants » et les « gagnants » de la redistribution du revenu mondial durant la période allant de 1988 à la crise économique de 2008. D’après Lakner et Milanovic (2016), p. 203–232. Traduction inspirée par le journal La Tribune, 2019. |
Ces dynamiques économiques éclairent en partie l’évolution des indicateurs de santé. Dans les pays en développement, l’augmentation des revenus depuis les années 1950 a contribué au recul de la mortalité mais la situation n’en demeure pas moins critique et les indicateurs de santé restent en-deçà des moyennes mondiales (pour de multiples raisons, dont certaines ont trait à la précarité des conditions de vie). Dans les pays développés, les dynamiques économiques à l’œuvre constituent l’un des facteurs explicatifs du maintien des inégalités de santé que l’on y observe, du fait de l’amélioration significative des indicateurs de santé des plus favorisés, mais de la stagnation, parfois même de la dégradation, de ceux de la classe moyenne et des plus modestes. Cependant, c’est sans conteste dans les pays émergents que les inégalités de santé se sont les plus creusées. Cela tient à l’émergence d’une classe moyenne qui bénéficie largement de la croissance économique alors que, dans le même temps, le reste de la population en profite peu. Dans les pays émergents, l’accroissement des écarts de revenu entre les différentes catégories sociales a pour autre conséquence la plus grande complexité du tableau épidémiologique qui est désormais caractérisé par une double charge de morbidité. En effet, alors que la classe moyenne a un profil sanitaire qui se rapproche toujours plus de celui que l’on peut observer dans les pays développés (en termes d’espérance de vie et de causes de mortalité), celui des catégories de population en marge de l’émergence économique reste caractéristique des contextes de sous-développement (plus faible espérance de vie, maladies de carence, prédominance des maladies infectieuses et parasitaires).
La description de l’inégale distribution des richesses à l’échelle mondiale apporte donc des éléments de compréhension quant au processus de construction des inégalités de santé et à leur évolution. Elle suggère aussi que si la croissance économique est indispensable à l’amélioration de la santé, elle n’en demeure pas moins insuffisante si elle ne s’accompagne pas d’une distribution juste des richesses produites, ce qu’illustre bien le cas de l’Inde.
1.2. En Inde, une trajectoire d’émergence favorable à la santé ?
Le cas de l’Inde est tout à fait éclairant des effets de l’insuffisant développement sur la santé, et l’expression « de croissance sans développement » utilisée par Jean Drèze et Angus Deaton pour caractériser sa trajectoire prend ici tout son sens. En effet, l’espérance de vie y a fortement progressé depuis l’Indépendance, passant de 32 ans à 58 ans entre 1951 et 1991 (voir documents 1 et 2). Cependant, depuis le début des années 1990, période durant laquelle l’émergence économique s’est accélérée, les progrès se sont poursuivis mais à un rythme étonnamment lent au regard des forts taux de croissance économique ((Du début des années 1990 jusqu’au milieu des années 2010, le taux de croissance annuelle oscillait entre 7 et 10 %, puis s’est établi aux alentours de 5 % par an jusqu’en 2019. En 2020, en lien avec la crise sanitaire, l’Inde a connu sa première récession depuis le début de son émergence avec une chute de son PIB d’environ 7 %. Mais depuis la fin de la 2e vague d’infection, la reprise s’accélère et la croissance du PIB devrait atteindre 9,4 % au cours de l’exercice budgétaire 2021-22, avant de refluer à 8,1 % en 2022-23 puis de nouveau s’établir aux alentours de 5 % en 2023-24 (Source : OCDE (2021), Perspectives économiques de l'OCDE, vol. 2021, n° 2, Éditions OCDE, Paris, https://doi.org/10.1787/09bf9e01-fr).)). Ainsi, près de 30 ans après les débuts de la croissance économique, l’espérance de vie progresse moins vite qu’auparavant et demeure à un niveau inférieur à la moyenne mondiale et à d’autres pays émergents. En effet, selon le dernier recensement indien, elle était de l’ordre de 67,9 ans pour la période 2010-2014. Des estimations plus récentes de la Banque mondiale indiquent quant à elles une espérance de vie de l’ordre de 70 ans en 2019. L’espérance de vie continue donc de progresser mais reste néanmoins en deçà de la moyenne mondiale (73 ans en 2019).
|
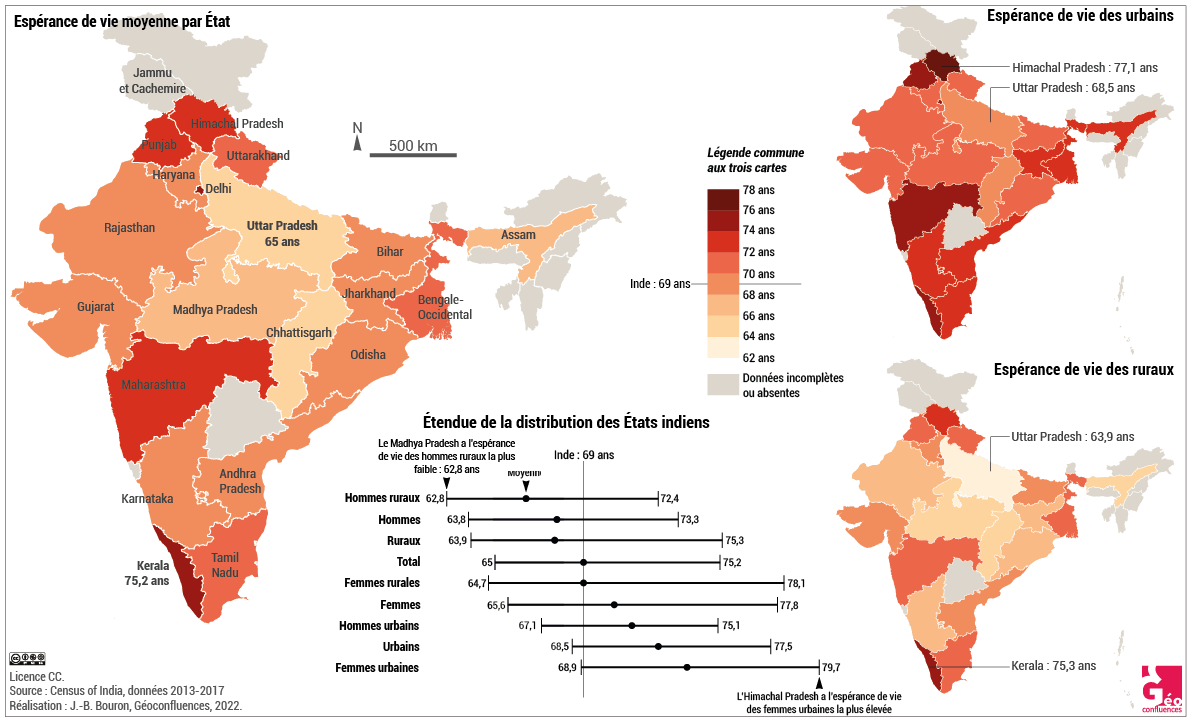
Document 4. Espérance de vie en Inde par État, urbains et ruraux. Les données de 2013-2017 sont les dernières disponibles à la date de réalisation de cette carte, dans l’attente de l’exploitation du recensement de 2021, retardée par le covid 19. |
Par ailleurs, l’espérance de vie en Inde reste marquée par de fortes inégalités à la fois régionales et sociales (document 4). Concernant les premières, en 2011, on comptait un écart de 11 années entre l’État qui enregistre la plus forte espérance de vie, le Kerala (74,9 ans) et l’Assam, l’État où elle est la plus faible (63,9 ans). L’écart reste également significatif entre les zones urbaines (71,5 ans) et rurales (66,7 ans). Il en va de même de la mortalité infantile, qui est de 45,4 ‰ dans les zones rurales, contre 28,5 ‰ dans les zones urbaines (National Family Health Survey IV - 2015-16). Concernant les inégalités sociales, si on se fonde sur un critère de revenu, en 2011-2015, l'espérance de vie à la naissance était de 65,1 ans pour le quintile le plus pauvre des ménages, contre 72,7 ans pour le quintile le plus riche (Asaria & al., 2019). Dans le même ordre d’idée, une femme de caste supérieure vit en moyenne 15 ans de plus qu'une femme dalit (Basu, 2020), et la mortalité infantile reste plus élevée au sein des castes inférieures (45,2 ‰) et des populations tribales (44,4 ‰), la moyenne nationale étant quant à elle de 40,7 ‰. Ce qui retient également l’attention, c’est le faible écart d’espérance de vie entre les hommes et les femmes, celle-ci étant respectivement de 67,8 et 70,4 ans en 2013-2017. En effet, dans un modèle classique de mortalité, cet écart, à la faveur des femmes, devrait être largement supérieur à 2 années. Cela tient ici aux fortes inégalités de genre qui subsistent en Inde et qui se traduisent par une vulnérabilité de la santé des femmes tout au long de leur vie (moindre attention durant l’enfance, recours aux soins plus contraint, grossesses insuffisamment suivies, lourde charge de travail …).
|
>>> Lire aussi : Bénédicte Manier, « Les femmes en Inde : une position sociale fragile, dans une société en transition », Géoconfluences, mars 2015 et Kamala Marius, « Les inégalités de genre en Inde », Géoconfluences, novembre 2016. |
Ainsi, l’amélioration des indicateurs de santé depuis l’Indépendance se heurte aujourd’hui à la persistance de conditions de vie difficiles pour une grande partie de la population et au maintien de fortes inégalités. Cela indique donc bien que si la croissance économique ne s’accompagne pas d’une redistribution juste des richesses produites, les retombées sociales, en termes d’amélioration de la santé notamment, restent en-deçà de ce qui est légitimement attendu. La réduction des inégalités sociales constitue donc un enjeu majeur pour la santé. Cet enjeu se pose avec d’autant plus d’acuité que si la croissance économique est de nature à favoriser la santé (élévation du niveau de vie, développement des structures de santé, progrès médicaux …), elle peut aussi la fragiliser à cause de ses conséquences environnementales. Cet aspect est fondamental car les dégradations environnementales affectent doublement la santé. L’effet est d’abord direct par les risques sanitaires engendrés par l’exposition des populations aux dégradations environnementales (pollution, nuisances, changements climatiques). Il est aussi indirect du fait du creusement des inégalités sociales induits par les dégradations environnementales. Pour bien saisir les inégalités de santé, il importe donc de ne pas se limiter à une lecture socio-économique classique de leurs déterminants mais de les mettre aussi en perspective d’autres enjeux, parmi lesquels les enjeux environnementaux.
2. Des inégalités de santé exacerbées par les dégradations environnementales
En Inde, comme ailleurs, la croissance économique se traduit par de fortes pressions sur l’environnement, et ceci aussi bien dans les espaces urbains que ruraux. Si nul n’échappe à cette dégradation des milieux, son impact sur la santé est néanmoins socialement différencié, certaines catégories de populations y étant davantage exposées et sensibles. Les conséquences sont également sociales, les dégradations environnementales contribuant tout à la fois à la persistance de la pauvreté et à la reproduction des inégalités sociales ((En Inde, quels que soient les indicateurs utilisés, ils attestent tous du maintien d’une pauvreté de masse. En 2005, la Banque Mondiale évaluait la proportion de la population vivant sous le seuil de pauvreté (1,25 dollar de revenu journalier) à 41,6 %. En 2010, l’Oxford Poverty and Human Development Initiative a proposé un indice de pauvreté multidimensionnelle et a évalué à 55 % la part des Indiens vivant sous le seuil de pauvreté. En 2019, les Nations Unies estimaient à 364 millions de nombre de personnes vivant dans la pauvreté (soit 29 % de la population).)).
2.1. Conséquences environnementales de la croissance économique et vulnérabilisation différenciée de la santé
En Inde, les sources de dégradations environnementales sont multiples, certaines ont trait aux orientations économiques du pays et aux modèles de production (agriculture intensive fortement consommatrice d’eau et de produits phytosanitaires, recours massif au charbon qui reste la principale source d’énergie …), d’autres à l’insertion dans l’économie mondiale et à la quête de davantage de productivité (forte ponction des ressources naturelles, normes environnementales insuffisamment nombreuses et appliquées …). L’élévation du niveau de vie d’une partie de la population contribue aussi à la dégradation de l’environnement du fait de l’augmentation de la consommation (alimentation, automobile, technologies de l’information et de la communication …) et de l’empreinte écologique grandissante qui en découle. À titre d’exemple, si le taux de motorisation en Inde reste faible avec 19 automobiles pour 1 000 habitants en 2019 (contre 140 en Chine et 800 aux États-Unis), une dynamique de rattrapage y est observée et le nombre de ventes ne cesse d’augmenter ((Le dessous des cartes, « Voiture : l’essor des marchés chinois et indiens », 1er décembre 2019.)). De même, le nombre d’utilisateurs de smartphones a fortement augmenté au cours des dernières années, passant ainsi de 34 millions en 2010 à 634 millions en 2019, et il pourrait atteindre 920 millions d’ici 2025 (GSMA ((La GSMA est une association internationale représentant les intérêts d’opérateurs et constructeurs de téléphonie mobile à travers le monde.))).
 |
 |
| Document 5. Circulation automobile et pollution au plastique à Kolkatta (Calcutta). Gauche : circulation très dense à Kolkatta en 2015. Droite : plastiques sur le fleuve Hooghly en 2015. Clichés de Virginie Chasles, sous licence CC (usage non commercial). | |
Une autre conséquence de l’augmentation de la consommation est la production de déchets plastiques. Chaque année, selon une source gouvernementale, ce sont près de 6 millions de tonnes de déchets plastiques qui sont produites. Leur recyclage restant peu développé, on estime que ce sont 600 000 tonnes de déchets plastiques qui finissent dans l'océan Indien chaque année, et ceci malgré la mise en place progressive de mesures visant à les réduire (interdiction des sacs et emballages en plastique depuis 2009 dans la ville de Delhi ; interdiction d’objets en plastique à usage unique dans plusieurs parties du pays depuis 2017). Ces dégradations environnementales ont d’ores et déjà des conséquences sanitaires avérées. Les plus documentées sont celles relatives à la pollution atmosphérique. De ce point de vue, l’Inde compte plusieurs villes parmi les plus polluées de la planète et enregistre le plus grand nombre de décès liés aux maladies respiratoires. En 2017, la pollution de l’air aurait provoqué 1,2 millions de décès prématurés dans le pays. Selon la revue médicale The Lancet, en 2020, près de 17 500 personnes sont mortes à Delhi en raison de la pollution atmosphérique. Au total, en Inde, la part des années de vie perdues à cause de facteurs environnementaux serait de l’ordre de 19 % (contre 5 % dans les pays industrialisés) (Landy, 2015). Ce sont les catégories de population les plus modestes qui sont les plus affectées, du fait de l’accumulation de vulnérabilités tout au long de la vie (faibles revenus, précarité du cadre de vie, expositions professionnelles, faible recours aux soins …). Par exemple, leur taux de mortalité prématurée liée à l’exposition aux particules fines (PM 2,5) est 9 fois plus élevé comparativement aux catégories les plus riches (Rao, 2021).
La dégradation de la santé entretient par ailleurs le cercle vicieux de la pauvreté et des inégalités tout au long de la vie (Aizer & al., 2015). Cela renvoie à la notion de piège de la pauvreté et aussi, plus spécifiquement, à celle de « piège de la pauvreté environnementale » qui insiste sur le renforcement des vulnérabilités socio-économiques et sanitaires produit par les dégradations et inégalités environnementales (Chancel, 2017 ; Larrère, 2017). L’injustice est donc réelle car non seulement les plus modestes bénéficient moins des conditions permettant d’améliorer la santé mais, en outre, ils sont davantage exposés aux dégradations environnementales, comme l’illustrent les logiques localisationnelles de certaines activités polluantes.
2.2. Des inégalités de santé révélatrices d’injustices environnementales ?
L’ouverture de l’Inde vers l’économie mondiale a donné lieu au développement sur son territoire d’activités particulièrement polluantes. Parmi elles, certaines sont le fait d’acteurs économiques étrangers qui jouent sur les différentiels de développement entre les territoires et les individus pour maximiser leurs bénéfices. On parle alors d’injustices environnementales dans la mesure où certaines populations se trouvent davantage exposées que d’autres à des activités polluantes du fait de la moindre reconnaissance sociale qui leur est accordée et de l’asymétrie des rapports de force.
À l’échelle mondiale, ceci apparaît clairement à travers le phénomène de transfert des déchets des pays du « Nord » vers les pays du « Sud ». Philippe Billet parle de dumping écologique pour qualifier ce transfert des activités polluantes et des déchets vers les pays en développement. À titre d’exemple, c’est environ 50 000 tonnes de déchets d’équipements électriques et électroniques (DEEE) qui parviennent en Inde chaque année en provenance pour l’essentiel des États-Unis, des Émirats arabes unis et de l’Union européenne (source ONU). Certains auteurs évoquent une « géographie détritique » des plus inégalitaire et productrice de risques pour la santé des populations exposées à ces déchets (Billet, 2016). C’est ce que confirment les données sanitaires disponibles dans les zones qui reçoivent d’importantes quantités de DEEE. Ces déchets étant pour la plupart inutilisables, les matières premières qui les composent, parmi lesquels des métaux particulièrement toxiques (plomb, mercure, cadmium…), sont récupérées pour être vendues. La précarité des conditions de travail, couplée à l’absence de législation sociale et environnementale stricte, donnent lieu à des risques sanitaires majeurs pour les ouvriers de ce secteur mais aussi pour les riverains du fait de la dégradation des milieux qu’il entraîne.
Dans un domaine assez proche, figurent les activités de démantèlement des navires et des plateformes pétrolières. Selon l’ONG Robin des Bois, chaque année, une centaine de navires arrivent en Inde pour être démantelés ((L’ONG Robin des Bois (www.robindesbois.org) publie régulièrement un bulletin d’information et d’analyse sur la démolition des navires.)). Les chantiers de démantèlement se concentrent dans la baie d’Alang dans l’État du Gujarat. Ce secteur d’activité se développe à la faveur de cadres juridiques souples et du contournement de la jurisprudence internationale. Sur ce point, il n’est pas rare que des armateurs aient recours à des pavillons de complaisance pour contourner la loi européenne qui les oblige à décontaminer leurs navires avant leur envoi pour démantèlement ((Rapport de la Commission des affaires étrangères sur le projet de loi n° 8 autorisant la ratification de la convention de Hong Kong pour le recyclage sûr et écologiquement rationnel des navires, juillet 2012.)). Les enjeux sanitaires et environnementaux sont donc majeurs, du fait de la contamination de l’environnement par de multiples polluants (plomb, mercure, cuivre, amiante…), mais ce secteur n’en demeure pas moins en augmentation constante du fait de la manne financière qu’il représente (Tewari & al., 2001).
On prend donc bien la mesure des enjeux de santé liés aux dégradations de l’environnement mais aussi du facteur aggravant des inégalités de développement. Les mêmes constats sont faits au sujet du changement climatique qui concerne désormais tout le monde, mais qui affecte plus lourdement la santé des catégories de populations les plus vulnérables. Et puis, l’actualité récente liée à la pandémie de covid 19 a aussi révélé les profondes inégalités face aux maladies émergentes en matière de mortalité et de conséquences socio-économiques.
3. Les inégalités face aux maladies émergentes, le cas de la pandémie de covid 19
Les liens entre la santé et l’environnement ne se limitent pas aux risques sanitaires induits par la pollution ou le changement climatique. S’ajoutent à cela d’autres enjeux parmi lesquels figurent les maladies émergentes, telles les zoonoses, dont les conditions d’émergence, de diffusion et de prise en charge sont fortement modulées par les niveaux de développement. C’est ce qu’a révélé la pandémie de covid 19 pour laquelle ont très rapidement été mises en lumière des inégalités en matière de prise en charge, de possibilités d’application des gestes barrières, d’accès à la vaccination ou bien encore de conséquences indirectes sur la santé. Ces inégalités, si elles ont été éprouvées dans une grande partie du monde, se sont révélées particulièrement critiques dans les pays émergents et en développement, comme le donne à voir le cas de l’Inde.
3.1. La pauvreté, un agent majeur de la diffusion des maladies
En Inde, les conséquences du covid 19 ne tiennent pas seulement à la virulence du virus et à sa contagiosité, mais aussi aux problèmes de développement et de pauvreté de masse qui continuent de caractériser le pays. Cet aspect s’est exprimé à différents moments de l’épidémie, et notamment à ses débuts lorsque l’application de gestes barrières a été préconisée pour lutter contre la diffusion de la maladie. En effet, très rapidement, le respect des mesures sanitaires s’est avéré compromis par la précarité dans laquelle vit une grande partie de la population. Guilmoto et Licart (2020) ont justement rappelé que des gestes d’hygiène de base, comme se laver les mains régulièrement, sont impossibles pour les 40 % de la population qui se trouvent dépourvus d’eau et de savon, cette proportion s’élevant à près de 50 % pour les basses castes, 62 % pour les populations tribales et 80 % pour les ménages les plus pauvres. Une autre mesure difficile à appliquer fut la distanciation sociale, du fait des niveaux élevés de densité dans les logements : selon le recensement de la population de 2011, c’est 35 % des foyers urbains qui vivent dans une seule pièce, cette proportion atteignant les 100 % dans les slums.
|
Document 6. Un quartier d’habitat précaire à Kolkatta (Calcutta) le long de la voie ferrée. Cliché de Virginie Chasles, 2015. Licence CC (usage non commercial). |
De la même façon, le coût des masques et du gel hydro-alcoolique reste inabordable pour une grande partie de la population (de Bercegol et al., 2020). La crise sanitaire a aussi mis en évidence les conséquences désastreuses du désengagement progressif de l’État dans le secteur de la santé et des déficiences des hôpitaux publics (manque de personnels, pénurie de lits, stocks insuffisants de médicaments et d’oxygène…). C’est surtout lors de la seconde vague, entre mars et mai 2021, que la situation a été la plus critique. Avec plus de 400 000 nouveaux cas enregistrés quotidiennement (soit quatre fois plus que lors de la première vague), les hôpitaux ont été submergés. Une grande partie de la population n’ayant pas les moyens de se tourner vers le secteur privé, de nombreux malades sont donc morts faute de pouvoir être pris en charge par les hôpitaux publics. Les effets conjoints de la pauvreté de la population et des déficiences structurelles ont donc fortement modulé la diffusion de l’épidémie et son effet sur la mortalité.
3.2. Conséquences socio-économiques de la crise sanitaire et effets sur la mortalité
Pour bien prendre la mesure des conséquences de l’épidémie de covid 19 en Inde, il importe aussi de s’intéresser aux décès indirects, et notamment à ceux liés aux mesures sanitaires instaurées et à la récession économique induite par la crise. Concernant le premier aspect, c’est sans conteste le confinement lors de la première vague qui a eu les conséquences les plus désastreuses, celui-ci ayant été annoncé quatre heures seulement avant son entrée en vigueur le 24 mars 2020 (de Bercegol et al., 2020). Les conséquences économiques ont été dramatiques pour un bon nombre de salariés, dont ceux du secteur informel (soit 92 % de la population active si on inclut l’agriculture) qui se sont retrouvés subitement sans salaires ni indemnités.
Ainsi, en Inde, jusqu’en avril 2020, les décès liés au coronavirus ont été moins nombreux que ceux liés au confinement (migrants morts de fatigue ou de déshydratation, adultes et enfants morts de faim, suicides de père de familles endettés, accidents de la route dont ont été victimes des migrants …) (Landy et Noûs, 2020). Ces décès indirects se poursuivent aujourd’hui, ce qui suggère une profonde dégradation des conditions de vie d’une partie de la population. Ce sont aussi les inégalités sociales face à la mortalité directement liée à la covid 19 qui commencent à être documentées, à l’image d’une étude menée dans la ville de Chennai qui a révélé une charge de mortalité plus élevée au sein des communautés les plus défavorisées (Lewnard et al., 2021).
Conclusion
Les enjeux de santé auxquels est confrontée l’Inde montrent bien que l’émergence économique ne suffit pas à créer des conditions favorables à la santé des populations si elle n’est pas couplée à une amélioration des conditions de vie. L’effet amplificateur des inégalités sociales apparaît aussi clairement. L’enjeu est majeur et ceci d’autant plus dans un contexte où les dégradations environnementales constituent un facteur grandissant de vulnérabilité des populations et de creusement des inégalités. En effet, loin d’égaliser les humains face à un danger commun, les changements environnementaux contribuent, au contraire, à creuser les inégalités sociales de manière générale, et les inégalités de santé en particulier. Traiter des inégalités de santé apporte donc un éclairage pertinent pour saisir les enjeux sociaux et environnementaux auxquels sont confrontées les sociétés.
Bibliographie
- Aizer, A., Curie, J., Simon, P., Vivier, P., 2015, Lead exposure and racial disparities in test scores, Brown University Working Papers.
- Asaria, M., Mazumdar, S., Chowdhury, S., Mazumdar, P., Mukhopadhyay, A., Gupta, I., 2019, « Socioeconomic inequality in life expectancy in India », BMJ Global Health, 4:e001445.
- Basu, T., 2020, Time to Care: Wealth Inequality and Unpaid Care Work for Women in India, Oxfam India.
- Billet, P., 2016, « La régulation imparfaite des injustices environnementales : l’exemple des transferts internationaux de déchets », in Harpet, C., Billet, P., Pierron, J.-P. (dir.), Justice et injustices environnementales, L’Harmattan.
- Chancel, L., 2017, Insoutenables inégalités. Pour une justice sociale et environnementale, Editions Les Petits Matins/ Institut Veblen.
- De Bercegol, R., Goreau-Ponceaud, A., Gowda, S., Raj, R., 2020, « Confiner les marges, marginaliser les confins : la souffrance des oubliés du lockdown dans les villes indiennes », EchoGéo [En ligne], Sur le Vif, mis en ligne le 14 mai 2020.
- Deaton, A., 2016, La grande évasion. Santé, richesse et origine des inégalités, Presses Universitaires de France.
- Deldrève, V., 2015, Pour une sociologie des inégalités environnementales, Editions Scientifiques Internationales Peter Lang.
- Guilmoto, C., Licart, T., 2020, « India and coronavirus : lack of access to handwashing facilities among poor makes fight even harder », The Conversation France, 01 avril 2020.Lakner, C., Milanovic, B., 2016, « Global Income Distribution: From the Fall of the Berlin Wall to the Great Recession », The World Bank Economic Review, 30 (2).
- Landy, F., 2015, Dictionnaire de l’Inde contemporaine, Armand Colin.
- Landy, F., Noûs, C., 2020, Frédéric LANDY, Camille NOÛS, 2020, « Ce que nous dit la COVID-19 des injustices spatiales en Inde », Justice spatiale/Spatial Justice, 15 septembre.
- Larrère, C., 2017, Les inégalités environnementales, PUF, collection La vie des idées.
- Lewnard, J. A., Mahmud, A., Narayan, T., Wahl, B., Selvavinayagam, T. S., Mohan C. B., Laxminarayan, R., 2021, « All-cause mortality during the COVID-19 pandemic in Chennai, India: An observational study », The Lancet Infectious Diseases, S1473-3099(21)00746-5.
- Milanovic, B., 2019, Inégalités mondiales. Le destin des classes moyennes, les ultra-riches et l’égalité des chances, Editions La Découverte.
- Piketty, T., 2004, L’économie des inégalités, La Découverte.
- Pison, G., 2019, « Tous les pays du monde », Population & Sociétés, n°569.
- Rao, N. R., Kiesewetter, G., Min, J., Pachauri, S., Wagner, F., 2021, « Household contributions to and impacts from air pollution in India », Nature Sustainability, n°4.
- Tewari, A., Joshi, H., Trivedi, R., Sravankumar, V., Raghunathan, C., Khambhaty, Y., Kotiwar, O., Mandal, S., 2001, « The Effect of Ship Scrapping Industry and its Associated Wastes on the Biomass Production and Biodiversity of Biota in in situ Condition at Alang », Marine Pollution Bulletin, 42(6).
Mots-clés
Retrouvez les mots-clés de cet article dans le glossaire : caste | covid 19 | dalit | émergence | espérance de vie | inégalités sociales | maladies émergentes | pauvreté | piège de la pauvreté | pollution | risque sanitaire.
Virginie CHASLES
Professeure des universités en géographie, université Jean-Monnet de Saint-Étienne, UMR 5600 EVS — environnement, ville, société
Édition et mise en web : Jean-Benoît Bouron
Pour citer cet article :Virginie Chasles, « Les inégalités de santé dans les pays émergents, le cas de l’Inde », Géoconfluences, septembre 2022. |
Pour citer cet article :
Virginie Chasles, « Les inégalités de santé dans les pays émergents, le cas de l’Inde », Géoconfluences, septembre 2022.
https://geoconfluences.ens-lyon.fr/informations-scientifiques/dossiers-thematiques/geographie-de-la-sante-espaces-et-societes/articles-scientifiques/inegalites-sante-pays-emergents-inde


 Mode zen
Mode zen